上世纪九十年代以来,心衰研究的重大进展之一是确认心肌重构是其发生和发展的主要病理生理机制。心肌重构主要由交感神经系统和肾素 -
血管紧张素
-醛固酮系统的长期、持续过度激活造成,其中交感神系统激活发生在先;反过来心肌重构又促进和加重包括这两个系统在内的神经内分泌系统激活,形成恶性循
环,造成心功能受损,诱发心衰,并最终进展至终末期阶段。显然,交感神经系统的过度激活既是慢性心衰的始作俑者,又是心衰发展的重要推手。心衰防止离不开
有效阻断过度兴奋的交感神经系统这一环节,这奠定了β 受体阻滞剂不可或缺的基石地位。
β 受体阻滞剂在我国慢性心衰患者的应用主要存在两个问题:一是使用率低,二是达标率更低。作为调查范围覆盖 5 大洲的全球性研究,PURE
研究业已证实冠心病二级预防有效药物的使用现状不容乐观:中国β 受体阻滞剂使用率仅
6.8%,远低于欧美国家(45.4%),大体上与印度、非洲国家相似;达标率更低。这些数字令我们觉醒——心衰患者 β
受体阻滞剂的规范化使用必须加强。从我国实际出发,依据近年的工作经验,于以下各方面着手可能会有成效。
确立基石地位 不可或缺 无可替代
心衰患者的主要死亡原因为猝死和心衰加重不治而死。临床研究表明,NYHA Ⅱ、Ⅲ、Ⅳ级患者的死亡原因中,心脏性猝死分别约占 65%、50%
和 35%.此种状况清晰表明:(1)猝死极其常见;(2)心功能相对较好的患者,猝死是最常见死因。对于心衰患者的心脏性猝死,有充分证据表明,β
受体阻滞剂是可显著降低猝死率从而降低全因死亡率的唯一有效药物。这也决定了此类药物在心衰长期治疗中不可替代的地位。
掌握实际用法 循序渐进 择期达标
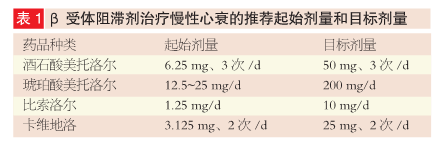
治疗心衰患者,β受体阻滞剂 应 用 须 遵 循 4 项 原 则(图 1),推荐起始剂量和目标剂量见表 1.
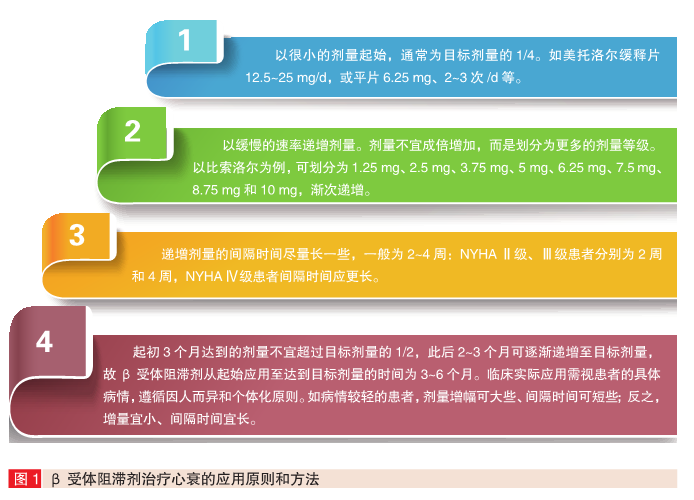
为什么要采取上述应用方法?研究表明,在 β 受体阻滞剂起初应用的 2——3
周,主要产生的是药理作用,心衰可能加重甚至恶化,左室射血分数也可能降低;持续应用超过 2——3
个月,心衰症状可缓解或减轻,左室射血分数可上升;至 4——6
个月,由于发挥“生物学效应”,心肌重构的发展可被延缓或逆转,降低临床终点事件发生率和改善预后的有益作用方显示出来。β
受体阻滞剂采用上述特殊用法的目的是既要避免该药药理作用即负性肌力作用所致的不良反应,避免心衰加重或恶化,又要发挥该药恢复心肌
β1受体正常功能并使之上调,从而改善心功能的“生物学效应”.
静息心律是评估 β 受体阻滞剂用量是否达标的主要依据。目前认为,清晨起床前的心律可代表静息心律或基础心律。静息心律为 55——60 次 /min,提示 β 受体阻滞剂用量足以充分阻滞心脏 β1受体,即达到目标剂量或最大耐受剂量。
选择药物种类
优选高度选择性 β1受体阻滞剂
已有充分的临床证据表明,美托洛尔、比索洛尔和卡维地洛可改善慢性心衰患者预后,应予选用。其他
β受体阻滞剂因缺乏获益证据而不推荐应用。美托洛尔、比索洛尔和卡维地洛均属于新一代 β
受体阻滞剂,临床疗效和不良反应发生率与普萘洛尔、阿替洛尔等第一代产品明显不同。
美托洛尔和比索洛尔都是具有 β1受体高度选择性的 β受体阻滞剂,在常规剂量下不会因激活
β2受体而产生各种不良反应。对此类药物不良反应的通常认识均来自早期对第一代药物的临床观察。近十年临床研究和应用经验表明,新一代的高度选择性
β1受体阻滞剂(如美托洛尔、比索洛尔)对糖代谢、脂代谢、支气管痉挛、肺功能以及男特性功能均无显著不良影响,临床应用疗效更佳的同时具良好的安全性和依从性。
老年以及伴慢性阻塞性肺疾病或糖尿病的心衰患者,常被排除于 β
受体阻滞剂临床适用人群之外。实际上,这是一种误解。临床研究表明,虽然这些患者风险较高,但应用β受体阻滞剂不仅同样有效、获益更多,而且长期应用也是安全的。当然,应用过程加强观察和随访十分必要。
处置并发症 / 不良反应
辨症析因 合理施治
采用推荐剂量和应用方法的情况下,心衰患者较少出现严重不良反应。如有以下情况,应予适当处置。
低血压伴头晕、轻度头痛等 应考虑减小 β 受体阻滞剂以及其他药物,尤其血管扩张剂(如钙拮抗剂、硝酸酯类)的剂量;如无充血证据,还可减小利尿剂剂量;如仍无效,考虑停用 β 受体阻滞剂。
心衰症状加重 应注意鉴别是否与 β 受体阻滞剂应用有关。如病情加重确系由于β
受体阻滞剂或至少无法排除,应减量或退回至前一个剂量,甚至停药。如无证据表明与 β
受体阻滞剂有相关性,不必减量或停药,但需加强其他抗心衰治疗措施,如增加利尿剂剂量、静脉给予血管活性药物等。若增加利尿剂剂量未获有益反应,应寻找病情恶化的原因和诱因,如感染(呼吸道感染最常见)、心律失常(如伴快速心室率的房颤)、应用加重心脏负荷或损害心肌的药物、盐摄入过多致容量超负荷等,并作相应处理。症状较重患者,若不能排除与
β 受体阻滞剂增加剂量有关,可适当减量或退回至增量前剂量,但仍以维持使用 β
受体阻滞剂为宜;病情趋于稳定后,再逐渐加量,直至达到目标剂量或最大耐受剂量。
心动过缓
一要评估是否有症状和症状的严重程度,及其与心动过缓的关系。二要行心电图和动态心电图检查以了解是否合并有各种类型的心脏传导阻滞、窦性停搏或长间歇等。如存在窦房结、其他部位心脏传导系统病变,或持续性窦性心动过缓伴症状,应停用β
受体阻滞剂或可改用伊伐布雷定;不主张为了应用
β受体阻滞剂而置入永久性心脏起搏器。三要检查是否合用其他可降低心律的药物,如地高辛、胺碘酮、非二氢吡啶类钙拮抗剂(如维拉帕米、地尔硫卓)等;若使用这些药物,可考虑减量或暂时停用。
日本九州大学与东京医科齿科大学等高校研究团队通过对小鼠的研究发现,临床上用于治疗2型糖尿病的阻滞剂SGLT2坎格列净能延缓抑制非酒精脂肪肝炎及肝癌的发病及恶化。该成果发表于国际科学杂志《Scienti......
雷诺现象是指遇冷或情绪紧张后,阵发性肢端小动脉强烈收缩引起缺血性改变的临床表现,发作时肢端皮肤由苍白变为青紫,而后转为潮红。雷诺现象分为原发性和继发性,原发性雷诺现象在没有任何潜在疾病过程的情况下发生......
根据日前发表于MayoClinicProceedings上的一项研究,β受体阻滞剂可能会增加糖尿病患者的死亡风险,尤其是同时伴有冠心病(CHD)的患者。图片来源于网络研究结果基于1999~2010年美......
根据日前发表于MayoClinicProceedings上的一项研究,β受体阻滞剂可能会增加糖尿病患者的死亡风险,尤其是同时伴有冠心病(CHD)的患者。图片来源于网络研究结果基于1999~2010年美......
一项原子水平上的分析揭示出,广泛应用于心脏病患者的两类钙通道阻滞剂,通过对钙通道分子上的不同位点起作用产生了不同的治疗效应。数百万的美国人,以及全球范围内更大数量的患者,都服用钙通道阻滞剂来控制心血管......
近期报道于JAMA杂志上的一项分析显示,对于癫痫部分性发作患者来说,不同作用机制的抗癫痫药物联用效果优于同种作用机制药物的叠加。例如与两种钠离子通道阻滞剂的联用相比,钠离子通道阻滞剂联合突触小泡蛋白A......